科普文章
【杨柳科普】“清脓+拆弹”,从危重走向健康之路
当肺大疱的“不定时炸弹”遭遇肺脓肿的“腐蚀性脓腔”,每一次呼吸都濒临感染性休克的深渊!此类复杂病例病情凶险、治疗棘手,手术风险远超常规疾病。近期清华大学附属垂杨柳医院胸外科在麻醉科、超声科、放射科及急诊科等多科室的通力协作下,成功为一名巨型肺大疱合并肺脓肿的危重患者完成救治手术。缘何肺大疱会引发如此危重的病情进展?下文将为你揭晓答案!
紧急时刻
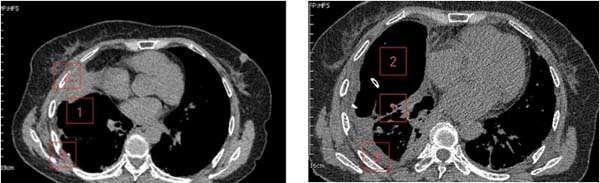
患者是一位61岁女性,诊断右侧巨型肺大疱已2年,近1周突发不明原因高热伴胸痛,体温最高达39.0℃。就诊于清华大学附属垂杨柳医院急诊科。经胸部CT检查,提示右侧巨型肺大疱(最大直径约15cm)内出现液平(最大直径约10cm),考虑疱内感染。虽经规范内科抗感染治疗,高热、胸痛症状未显著缓解,且进行性加重至无法脱离氧气支持,遂紧急转入我科进一步诊治。
在胸外科主任崔健指导下,胸外科医师赵洋乐即刻联系超声科,在其精准引导下实施右侧肺大疱内及右侧胸腔脓液闭式引流术,成功引流出超过1000ml坏死液体。术后患者体温迅速恢复正常,胸痛显著缓解,脱氧状态下可自如活动。
然病灶尚未根除,鉴于患者既往肺功能低下且近期高热导致营养状况不佳,需先行呼吸功能锻炼与全面营养支持,再择期手术。术前评估时,崔健围绕患者手术潜在风险,表示:1.胸腔内广泛粘连可能导致腔镜操作困难,需中转开胸;2.术中大面积渗血引发血压剧烈波动;3.肺大疱基底范围过大致无法彻底根治性切除;4.术中感染控制不佳可能引发术后严重胸腔感染及伤口不愈;5.肺功能低下致术后脱机困难。
闭式引流前 闭式引流后
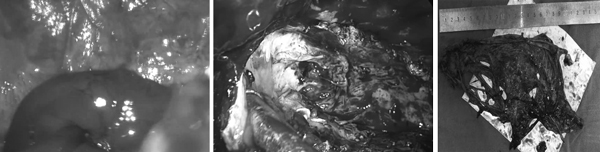
图中从左至右依次为
术中肺大疱内残留脓液
脓胸坏死物质(黄色)与粘连
巨型肺大疱壁
迎接挑战
经充分术前准备,胸外科医疗团队为患者行经胸腔镜右侧肺大疱切除术+经胸腔镜胸膜粘连松解术+经胸腔镜脓胸清除术。手术历时约4小时。术中,麻醉科医师凭借丰富经验为手术平稳保驾护航,崔健以精细操作成功规避中转开胸。术中及术后感染的有效防控也避免了胸腔感染及伤口愈合不良的发生,患者最终顺利康复出院。这场对抗复杂肺部疾病的战役中,患者最终成功重获健康,这既得益于胸外科崔健与胸外科医疗团队的精湛治疗与悉心调理,更离不开麻醉科、超声科、放射科及急诊科等兄弟科室的鼎力协作。多学科团队的强力支持,赋予胸外科迎战任何挑战的坚定信心。
术后1周胸部CT纵膈窗/肺窗
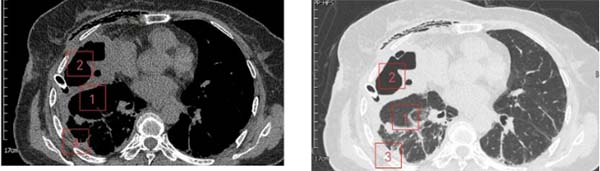
1、肺复张;2、脓腔与肺大疱消失,残留空腔;3、脓胸消失。
术后1月胸部CT纵膈窗/肺窗
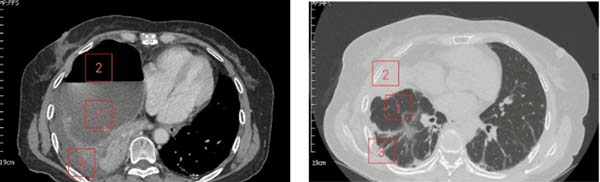
1、充分复张的肺;2、空腔消失;3、脓胸消失。
科普之窗
一、当肺大疱遇上肺脓肿,为何如此凶险?
1、肺大疱破裂风险剧增:脓肿周围炎性侵蚀,使肺大疱壁更脆弱,轻微咳嗽即可引发气胸、脓胸、支气管胸膜瘘。
2、感染失控:脓液渗入肺大疱腔,形成感染灶扩散源,极易诱发脓毒血症、多器官衰竭;
3、持续高热(39℃+)、恶臭脓痰、胸痛如刀割;
4、呼吸衰竭进行性加重:静坐状态下血氧<90%,完全丧失活动能力。
二、肺大疱合并肺脓肿该如何治疗?
由于脓肿壁或大疱壁呈包裹性,较厚,药物难以渗透,因此单纯抗感染治疗疗效欠佳。一旦诊断明确,应尽早行外科处理。治疗原则为彻底去除病因,尽早行脓液引流,有效控制感染。手术治疗的目的是彻底切除肺大疱、充分清除胸腔脓液,并建立通畅引流放置冲洗引流,以便于术后冲洗换药。可根据患者术中胸腔状况选择合适的手术方式。此外,尚需足量、全程的抗生素支持,同时对伴发的全身系统性疾病加以关注和治疗,并给以足够的全身营养支持。
温馨提示
由于巨型肺大疱不仅影响患者的肺功能,合并感染后病情常迅速加重,因此,巨型肺大疱的早期及时治疗是非常有必要的。胸外科医生虽然是救火队的主力队员,但还需麻醉科、超声科、放射科、呼吸与危重症医学科、急诊科等多学科的共同参与。
清华大学附属垂杨柳医院各大学科均具有丰富的临床经验与技术,可以为每一个患者的健康护航,让每个就诊患者均能获得综合、全面、及时、个性化的诊治方案。医院胸外科全体医护人员将以饱满的热情,精湛的技术,舒适的环境为百姓健康保驾护航!
本文仅限于公益科普及学术交流,如有不适请及时就医。本文治疗方案仅适用于本病例。文中部分资料来源网络,侵删。









 京公网安备11010502033717号
京公网安备11010502033717号